A cura di Caterina Fabroni e Franca Taviti
Le onicomicosi o tinee unguium, comunemente chiamate micosi delle unghie, sono malattie infettivo/contagiose delle unghie causate da funghi o miceti. La clinica è simile a quella di altre patologie cutanee di origine non infettiva e pertanto si rende necessaria una diagnosi di certezza. L’esame micologico microscopico diretto e colturale, se eseguito dal medico esperto, è in grado di redimere i dubbi diagnostici fra malattie ungueali clinicamente simili fra loro, ma con eziologia e problematiche differenti.
Cosa sono le “micosi delle unghie”
Le onicomicosi sono infezioni contagiose delle unghie provocate da miceti o funghi, spesso misconosciute perché asintomatiche. I microrganismi responsabili sono scarsamente aggressivi e trovano negli ambienti caldo-umidi il terreno ideale per la proliferazione.
Nell’uomo causano la malattia in presenza di particolari condizioni come l’età avanzata, danno alla microcircolazione, abbassamento delle difese immunitarie. Le fonti di contagio possono essere gli animali, il terreno e gli ambienti promiscui come per esempio le palestre. Una volta posta la diagnosi di certezza con l’esame micologico va effettuata una terapia mirata che determinerà la completa guarigione, ma il paziente può ammalasi di nuovo se non si attuano misure preventive educandolo ad evitare le abitudini di vita che hanno portato al contagio.
Le onicomicosi interessano con maggior frequenza le unghie dei piedi: l’ambiente caldo-umido all’interno delle scarpe, favorisce la proliferazione dei funghi.
Le micosi delle unghie delle mani sono prevalentemente legate all’infezione da Candida. Si osservano con maggior frequenza nelle casalinghe e in coloro che mantengono le mani umide per molte ore al giorno.
Nelle onicomicosi dei piedi l’unghia più colpita è l’alluce, ma possono essere coinvolte tutte le unghie dei piedi. Più frequenti negli uomini, in coloro che utilizzano scarpe antinfortunistiche e in chi ha l’abitudine di camminare a piedi scalzi in ambienti pubblici. Il diabete, i problemi circolatori e l’ immunodepressione sono tutti fattori che possono favorire l’infezione. I primi segni di onicomicosi sono rappresentati dal cambiamento di colore della lamina ungueale e dall’accumulo di materiale friabile subungueale. Se l’infezione si protrae nel tempo si assisterà ad una lenta e progressiva distruzione della lamina ungueale. L’infezione è spesso preceduta dal piede d’atleta o tinea pedis (infezione micotica degli spazi interdigitali e del piede). E’ possibile riconoscere alcune varianti cliniche in base all’area di interessamento dell’unghia legate alla modalità di aggressione del fungo :
- Onicomicosi laterale sub ungueale in cui le alterazioni della forma, del colore, della consistenza interessano la regione laterale dell’unghia con la formazione di materiale friabile subungueale.
- Onicomicosi distale subungueale: l’infezione interessa la parte distale dell’unghia
- Onicomicosi subungueale prossimale: è colpita la parte prossimale dell’unghia .
- Onicomicosi distrofica totale in cui l’unghia è completamente coinvolta e distrutta.
Molte affezioni dermatologiche che interessano la lamina ungueale (come la psoriasi, la dermatite atopica, l’eczema allergico e irritativo, il lichen planus, l’alopecia areata, la sindrome delle unghie gialle etc.) possono presentare quadri clinici simili a quelli delle onicomicosi.
Vanno distinte dalle onicomicosi anche le onicopatie traumatiche, gli ematomi subungueali e le alterazioni delle unghie secondarie all’uso di pratiche estetiche (smalto, smalto semipermanente, smalto acrilico…). In questi casi basta eseguire un esame micologico per porre o escludere la diagnosi di onimicosi ed eventualmente indirizzarci verso altri approfondimenti diagnostici.
Diagnosi onicomicosi
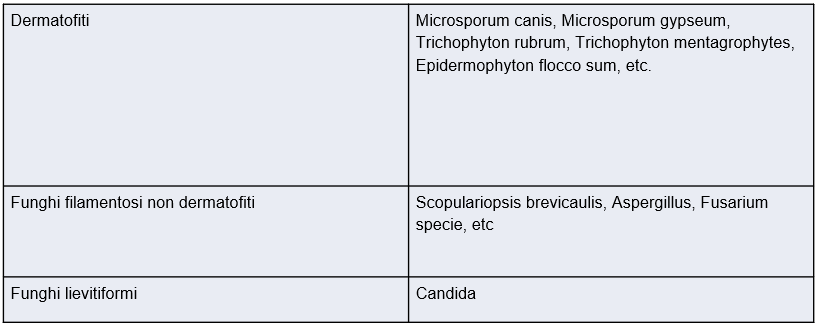
La sospetta natura micotica di un’infezione cutanea, deve essere documentata attraverso la dimostrazione, l’isolamento e l’identificazione del micete attraverso l’esame micologico diretto e colturale. Si tratta di una pratica indolore, di rapida esecuzione, che non lascia cicatrici e sicura se effettuata dal medico esperto. Si esegue un leggero e mirato grattamento della lamina ungueale infetta. Il materiale raccolto viene allestito a fresco su un vetrino con idrossido di potassio. Dopo qualche minuto di macerazione si effettua l’osservazione al microscopio ottico (esame micologico diretto) che ci permette di fare o escludere la diagnosi di micosi cutanea in 10 / 15 minuti.
Una parte del materiale raccolto viene posto in coltura a temperatura ambiente e, dopo 7-15 giorni, si può avere la crescita di colonie fungine: la loro identificazione ci darà informazioni sulla fonte di contagio (esame micologico colturale)
La reazione a catena della polimerasi (PCR) può essere effettuata se le colture risultano negative e persistono i sospetti clinici del dermatologo. Alcuni laboratori sono dotati dello spettrometro di massa con tecnologia MALDI-TOF MS: con questo strumento è possibile porre diagnosi di micosi dopo 7-15 gg dall’inseminazione del terreno di coltura.
Micosi delle unghie: rimedi efficaci
L’onicomicosi viene spesso diagnostica e trattata tardivamente perché è un’infezione paucisintomatica, che peggiora lentamente e inesorabilmente. Il trattamento si basa sull’utilizzo combinato di farmaci per uso locale, lacche, associate a farmaci sistemici. Gli agenti topici più utilizzati sono la Ciclopiroxolamina 8% e la Amorolfina 5%. Tali farmaci hanno poche controindicazioni ed effetti collaterali, ma hanno anche scarsa efficacia se utilizzati in monoterapia. Possono però migliorare il tasso di guarigione vengono utilizzati come adiuvante dei farmaci orali, specialmente nelle infezioni resistenti. Alcuni nuovi agenti topici come Efinaconazolo e Tavaborolo penetrano più facilmente nella lamina ungueale e sono molto efficaci, ma non sono ancora commercializzati in Italia. Il trattamento sistemico in genere si basa sulla somministrazione di Itraconazolo, Terbinafina o Fluconazolo. La terapia va protratta nel tempo (da un minimo di 12 settimane fino a 24 settimane ed oltre). L’unghia infetta non tornerà alla normalità, ma si assisterà alla ricrescita di una nuova unghia sana.
Per prevenire le recidive è necessario tenere le unghie corte, asciugare accuratamente i piedi dopo il bagno, indossare calzettoni assorbenti, eliminare o bonificare le scarpe vecchie che possono ospitare una grande quantità di funghi e non dimenticare di informare accuratamente sulle eventuali fonti di contagio.
Hai bisogno di un consulto? Cerca il dermatologo ADOI più vicino a te!